Spis treści
Co to jest staw kolanowy i jaka jest jego rola?
Staw kolanowy jest największym stawem w organizmie człowieka i pełni niezwykle istotną rolę w ruchach nóg. Jako staw zawiasowo-obrotowy, łączy kość udową z piszczelową, co pozwala na wykonanie wielu ruchów, takich jak:
- zginanie,
- prostowanie,
- rotacja.
To właśnie te podstawowe ruchy są nieodłącznym elementem codziennych aktywności, takich jak chodzenie, bieganie, skakanie czy siadanie. Biomechanika stawu kolanowego jest skomplikowana, ze względu na różnorodność ruchów, które może wykonywać. Zginanie i prostowanie kolana zależy od harmonijnej współpracy kości, chrząstek oraz więzadeł, co sprawia, że jest to mechanizm niezwykle precyzyjny. Dodatkowo, staw kolanowy zapewnia stabilność i wsparcie, umożliwiając nam utrzymywanie ciężaru ciała podczas różnych działań. Równocześnie, jego stabilność ma kluczowe znaczenie dla prawidłowego funkcjonowania w trakcie ruchu, co przekłada się na komfort i efektywność naszych aktywności. Dzięki wyjątkowej budowie i właściwościom, staw kolanowy ma fundamentalne znaczenie dla zachowania równowagi oraz sprawności w poruszaniu się.
Jak wygląda anatomia stawu kolanowego?
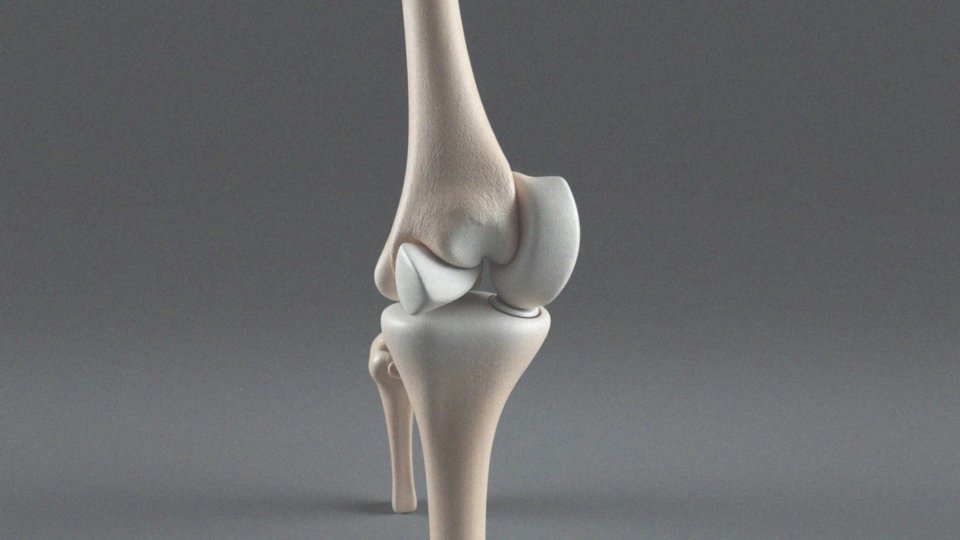
Anatomia kolana to niezwykle złożony system, składający się z trzech podstawowych kości: kości udowej, piszczelowej oraz rzepki. Staw kolanowy dzieli się na dwa główne obszary:
- udowo-piszczelowy,
- udowo-rzepkowy.
Powierzchnie tych kości pokryte są chrząstką szklistą, która odgrywa kluczową rolę, umożliwiając gładki ruch i amortyzując wstrząsy podczas aktywności fizycznej. Wewnątrz stawu znajdują się łękotki, które pełnią funkcję zarówno amortyzatorów, jak i stabilizatorów – są niezbędne dla prawidłowego działania tego stawu. Stabilność kolana wspierają również różnorodne więzadła. Wśród nich znajduje się więzadło krzyżowe przednie i tylne, które mają istotny wpływ na kontrolę ruchów. Dodatkowo, więzadła poboczne – takie jak piszczelowe i strzałkowe – dostarczają wsparcia strukturalnego dla tego obszaru.
Dzięki tej skomplikowanej budowie, staw kolanowy jest zdolny do wykonywania różnorodnych ruchów, takich jak zginanie, prostowanie i rotacja, co czyni go kluczowym w codziennych czynnościach. Zrozumienie anatomii kolana pozwala lepiej uchwycić nie tylko jego funkcje, ale także możliwe problemy zdrowotne, takie jak urazy czy degeneracja, które mogą pojawić się w wyniku nadmiernego obciążenia lub starzenia się.
Jakie są główne elementy anatomiczne stawu kolanowego?
Staw kolanowy to złożona struktura, która składa się z wielu istotnych elementów, współpracujących ze sobą, aby zapewnić prawidłowe funkcjonowanie. Wśród kluczowych komponentów wyróżniamy:
- kłykcie udowe, zarówno przyśrodkowy, jak i boczny,
- kłykcie piszczelowe, które pełnią podobną rolę,
- łąkotki – przyśrodkową i boczną, które odgrywają fundamentalną rolę w amortyzacji obciążeń oraz stabilizacji stawu,
- więzadła krzyżowe, w tym więzadło krzyżowe przednie i tylne, które kontrolują kierunek ruchu,
- więzadła poboczne, a więc więzadło poboczne piszczelowe i strzałkowe.
Błona maziowa otacza staw, produkując maź, która zmniejsza tarcie przy ruchu. Ciało tłuszczowe podrzepkowe działa jako element amortyzujący oraz wspomagający ruchomość stawu. Mięsień czworogłowy uda, z kolei, odpowiada za prostowanie kolana, podczas gdy ścięgna mięśni z gęsiej stopki dodatkowo wspierają jego funkcję. Na złożoność stawu kolanowego wpływają także inne struktury, takie jak wyniosłość międzykłykciowa, dół międzykłykciowy oraz pola międzykłykciowe, a wszystkie te elementy sprawiają, że staw może wykonywać ruchy takie jak zginanie, prostowanie i rotacja.
Jakie powierzchnie stawowe tworzą staw kolanowy?
Staw kolanowy składa się z trzech głównych komponentów, które odgrywają kluczową rolę w jego poprawnym funkcjonowaniu:
- kłykcie udowe kości udowej, które łączą się z kłykciami piszczelowymi kości piszczelowej,
- rzepka, osłonięta chrząstką szklistą, która porusza się w bruździe międzykłykciowej kości udowej,
- łąkotki, przyjmujące formę półksiężycowatych chrząstek, których zadaniem jest stabilizacja oraz zwiększenie powierzchni stawowej.
Powierzchnie te są pokryte cienką warstwą chrząstki szklistej, co umożliwia ich płynny ruch. Unikalny kształt stawu kolanowego sprzyja efektywnemu rozkładaniu obciążeń podczas różnych aktywności. Różnice w budowie kłykci udowych i piszczelowych, a także obecność łąkotków, mają kluczowe znaczenie dla stabilności stawu oraz absorpcji wstrząsów. Otaczająca staw błona maziowa zmniejsza tarcie i produkuje maź stawową, co dodatkowo ułatwia ruchy. Synergia tych wszystkich elementów sprawia, że staw kolanowy działa sprawnie i skutecznie tłumi wstrząsy podczas aktywności fizycznej. Dobrze zorganizowana struktura stawu kolanowego oraz jego powierzchnie stawowe są niezwykle istotne dla zdrowia oraz komfortu użytkownika, a także w zapobieganiu urazom i degeneracji tego kluczowego elementu aparatu ruchu.
Jakie znaczenie mają chrząstka szklista i łąkotki?
Chrząstka szklista oraz łąkotki odgrywają istotną rolę w prawidłowym funkcjonowaniu stawu kolanowego.
To chrząstka szklista pokrywa stawowe powierzchnie kości, takich jak:
- udowa,
- piszczelowa,
- rzepka.
Dzięki temu ruch stawu jest gładki, a tarcie pozostaje na minimalnym poziomie. Działa jak naturalny amortyzator, co znacząco redukuje obciążenie kości podczas zginania i prostowania kolana. Gdy dochodzi do uszkodzenia chrząstki, tarcie wzrasta, co może skutkować rozwinięciem się choroby zwyrodnieniowej stawu.
Łąkotki, a więc zarówno przyśrodkowa, jak i boczna, pełnią funkcję stabilizującą w obrębie stawu. Amortyzują one obciążenia pojawiające się podczas ruchu, co z kolei zmniejsza nacisk na chrząstkę szklistą, ograniczając tym samym ryzyko uszkodzeń oraz uczucia bólu.
W wyniku urazów łąkotek można zaobserwować objawy takie jak:
- ból,
- ograniczona ruchomość,
- niestabilność stawu,
- co znacząco wpływa na komfort życia pacjentów oraz ich zdolność do wykonywania codziennych zadań.
Sprawne działanie chrząstki szklistej i łąkotek jest kluczowe nie tylko dla efektywności stawu kolanowego, ale też dla zapobiegania poważnym schorzeniom, które mogą wymagać inwazyjnych operacji lub długotrwałej rehabilitacji.
Rośnie liczba urazów łąkotek, zwłaszcza wśród sportowców oraz osób aktywnych na co dzień, co podkreśla znaczenie ochrony tych struktur oraz dbania o zdrowie stawu kolanowego.
Jakie więzadła stabilizują staw kolanowy?
Staw kolanowy jest wspierany przez różnorodne więzadła, które możemy podzielić na dwie kluczowe kategorie: więzadła wewnątrzstawowe oraz zewnątrzstawowe. W grupie więzadeł wewnętrznych wyróżniają się dwa najważniejsze – więzadło krzyżowe przednie (ACL) oraz węzadło krzyżowe tylne (PCL). To one kontrolują ruchy piszczeli w relacji do kości udowej, co jest niezbędne dla stabilności stawu i zapobiegania jego nieprawidłowym ruchom.
Z kolei więzadła zewnętrzne, takie jak:
- poboczne piszczelowe (MCL),
- poboczne strzałkowe (LCL),
stabilizują kolano z boków. Ich obecność jest niezwykle istotna, zwłaszcza podczas aktywności takich jak bieganie czy skakanie, ponieważ pomagają uniknąć kontuzji. Dodatkowe więzadła, na przykład węzadło rzepki oraz węzadła podkolanowe, również przyczyniają się do utrzymania stabilności kolana. Wszystkie te elementy działają w harmonii, co zapewnia zarówno stabilność, jak i elastyczność stawu. Dzięki nim możemy efektywnie realizować codzienne zadania oraz uprawiać sport. Odpowiednia współpraca tych struktur ma wpływ na wydolność kolana oraz jego odporność na urazy.
Co to są więzadło krzyżowe przednie i tylne?
Więzadło krzyżowe przednie (ACL) oraz więzadło krzyżowe tylne (PCL) odgrywają kluczową rolę w stabilizacji stawu kolanowego. Ich współpraca jest niezbędna, gdyż ACL chroni przed przesuwaniem się kości piszczelowej do przodu w stosunku do kości udowej, co jest szczególnie ważne przy dynamicznych ruchach i rotacjach. Natomiast PCL działa w przeciwnym kierunku, ograniczając przesuwanie piszczeli w tył. Te dwa więzadła krzyżują się w stawie, tworząc mocne połączenie między kośćmi.
Urazy więzadła krzyżowego przedniego są jednymi z najczęstszych kontuzji kolana, a ryzyko ich wystąpienia, zwłaszcza wśród sportowców, wzrasta w trakcie intensywnych aktywności fizycznych, zgięć oraz rotacji. Dlatego regularne przeprowadzanie testów diagnostycznych, takich jak:
- test Lachmana,
- test przedniej szufladki,
- test pivot-shift,
ma ogromne znaczenie. Te badania pomagają w ocenie stanu ACL. Z kolei do oceny PCL stosuje się test tylnej szufladki.
Zarówno ACL, jak i PCL znacząco wpływają na stabilność kolana podczas różnorodnych aktywności. Ich uszkodzenia mogą prowadzić do niestabilności stawu, co zwiększa ryzyko kontuzji tkanek miękkich i pojawienia się innych problemów zdrowotnych. Zrozumienie funkcji tych więzadeł jest istotne, gdyż ma to ogromne znaczenie w procesie rehabilitacji oraz w zapobieganiu poważnym urazom kolana, co z kolei wpływa na ogólną sprawność i jakość życia pacjentów.
Jakie są funkcje mechanizmu blokady w stawie kolanowym?
Mechanizm blokady w stawie kolanowym pełni istotną rolę w jego prawidłowym działaniu. Gdy kolano jest wyprostowane, następuje rotacja piszczeli, co przyczynia się do stabilizacji stawu. Jest to niezwykle ważne podczas różnych czynności, takich jak:
- stawanie,
- chodzenie.
Rotacja ta jest ściśle związana z kształtem kłykci kości udowej, które idealnie współgrają z kłykciami piszczelowymi. Działanie mechanizmu blokady nie tylko poprawia stabilność stawu kolanowego, ale również skutecznie przenosi obciążenia. Dzięki stabilności w pozycji wyprostowanej w trakcie aktywności fizycznej, ogranicza się ryzyko nadmiernych ruchów, co z kolei zmniejsza prawdopodobieństwo kontuzji. Złożoność biomechaniki i kinematyki stawu kolanowego sprawia, że spełnia on swoją funkcję w codziennym życiu, co umożliwia komfortowe i efektywne wykorzystanie dolnej części ciała. Szczególne znaczenie mechanizmu blokady ujawnia się podczas dynamicznych działań.
Osoby z zaburzonym mechanizmem blokady zazwyczaj doświadczają niestabilności, co trudne czyni poruszanie się. Zrozumienie tego mechanizmu jest kluczowe w rehabilitacji stawu kolanowego, szczególnie w kontekście urazów i degeneracji. To uwydatnia wagę ochrony oraz wzmacniania stawu.
Jak stabilność stawu kolanowego wpływa na jego funkcjonowanie?
Stabilność stawu kolanowego odgrywa niezwykle ważną rolę w jego prawidłowym działaniu. Dzięki niej ruchy są skoordynowane, a obciążenia przenoszone w sposób efektywny, co jest kluczowe dla zdrowia naszych nóg. Gdy staw kolanowy jest stabilny, zmniejsza się ryzyko kontuzji, takich jak:
- uszkodzenia więzadeł,
- uszkodzenia łąkotek,
- ból,
- ograniczenie ruchomości.
Niestabilność, często wynikająca z urazów tkanek miękkich, może powodować uczucie „uciekania” kolana, co znacznie obniża komfort w codziennym życiu. Aby zachować stabilność tego stawu, niezbędna jest współpraca różnych struktur, takich jak więzadła, łąkotki oraz odpowiednia biomechanika. Również mechaniczna oś kończyny dolnej oraz prawidłowe ustawienie kości są kluczowe dla prawidłowego funkcjonowania kolana. Problemy w tych obszarach mogą prowadzić do nieprzyjemnych objawów i rozwoju chorób degeneracyjnych, takich jak gonartroza. Statystyki pokazują, że około 10% osób po pięćdziesiątce zmaga się z objawami tej choroby, związanymi z degradacją chrząstki stawowej. Dbając o stabilność stawu kolanowego, można skutecznie zapobiegać tym dolegliwościom. To podkreśla znaczenie rehabilitacji po urazach oraz systematycznego wzmacniania mięśni otaczających kolano. Zrozumienie, jak działa stabilizacja stawu kolanowego, to kluczowy krok, który pomaga w unikaniu przyszłych urazów oraz utraty sprawności.
Jakie są powszechne urazy stawu kolanowego?
Urazy kolana mogą wynikać z wielu różnych czynników i manifestować się w rozmaity sposób. Do najczęściej występujących uszkodzeń należy uszkodzenie więzadeł, w szczególności więzadła krzyżowego przedniego (ACL). Tego typu kontuzje często zdarzają się podczas:
- nagłych ruchów,
- skrętów ciała,
- upadków,
- intensywnej aktywności sportowej.
Sportowcy są zazwyczaj najbardziej podatni na tego rodzaju urazy, co prowadzi do niepokojącej niestabilności w kolanie. Innym poważnym problemem są uszkodzenia łąkotek, które objawiają się:
- ból,
- obrzęk,
- utrudnione codzienne poruszanie się.
Zwykle dotyczy to pęknięć łąkotki przyśrodkowej lub bocznej, które mogą być spowodowane zarówno przewlekłymi obciążeniami, jak i nagłymi, dynamicznymi ruchami. Zwichnięcia rzepki również stanowią częsty kłopot, często związany z kontuzjami sportowymi lub różnymi wypadkami. Choć złamania kości udowej, piszczelowej lub rzepki zdarzają się rzadziej, mogą być rezultatem silnych uderzeń bądź upadków. Urazy chrząstki stawowej to kolejna istotna kategoria, która może prowadzić do:
- przewlekłego bólu,
- ograniczenia ruchomości.
Objawy związane z urazami kolana zazwyczaj obejmują:
- ból,
- obrzęk,
- niestabilność,
- trzaski przy poruszaniu.
Diagnostyka tych urazów zwykle opiera się na badaniach klinicznych oraz nowoczesnych technikach obrazowania, takich jak rentgen czy ultrasonografia. W bardziej skomplikowanych przypadkach zastosowanie znajduje artroskopia, która pozwala na dokładne zdiagnozowanie i czasami naprawienie uszkodzeń. Rehabilitacja odgrywa kluczową rolę w powrocie do pełnej sprawności po urazie kolana, a w niektórych przypadkach, w zależności od stopnia uszkodzenia, konieczne może być także leczenie operacyjne.
Jak deformacje stawu kolanowego mogą prowadzić do gonartrozy?
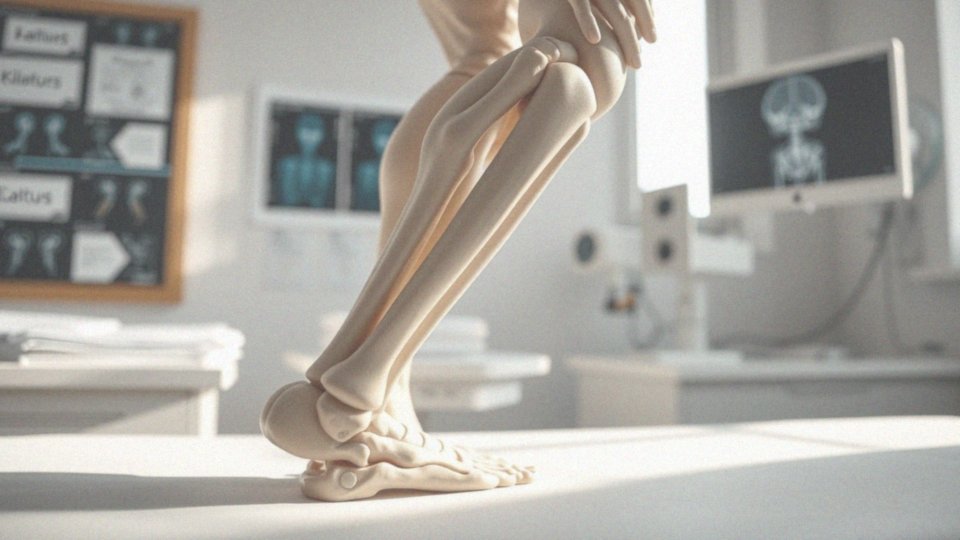
Deformacje stawu kolanowego, takie jak szpotawość i koślawość, mają znaczący wpływ na rozwój gonartrozy. Szpotawość charakteryzuje się nadmiernym wygięciem kolana do wewnątrz, co prowadzi do kumulacji obciążeń w przyśrodkowej części stawu. Ten niekorzystny sposób rozkładu obciążeń przyspiesza degenerację chrząstki stawowej i skraca jej żywotność. Z kolei koślawość powoduje wygięcie kolana na zewnątrz i prowadzi do przedwczesnego zużycia chrząstki w bocznej części stawu.
Obie te deformacje zakłócają prawidłową oś mechaniczną kończyny dolnej, co ma istotny wpływ na biomechanikę całego stawu kolanowego. Przemiany te mogą osłabiać więzadła stabilizujące, co z kolei dodatkowo wpływa na stabilność kolana, a to może przyspieszać rozwój gonartrozy.
W celu zdiagnozowania tych deformacji wykorzystuje się fotografię radiologiczną kończyn dolnych. Dzięki tym obrazom można precyzyjnie analizować istotne kąty:
- udowo-piszczelowy (HKA),
- udowy dystalny boczny (LDFA),
- piszczelowy proksymalny przyśrodkowy (MPTA).
Zrozumienie mechanizmów działania tych deformacji jest kluczowe dla efektywnego leczenia oraz rehabilitacji pacjentów z problemami w obrębie stawu kolanowego.
Co powoduje gonartrozę i jak można ją leczyć?
Gonartroza, znana jako choroba zwyrodnieniowa stawu kolanowego, to schorzenie, które z czasem prowadzi do coraz większego uszkodzenia chrząstki stawowej oraz zmian w strukturze kości podchrzęstnej. Przyczyny tego stanu są różnorodne. Wśród nich można wymienić:
- wiek,
- uwarunkowania genetyczne,
- otyłość,
- urazy stawu.
Deformacje, takie jak szpotawość i koślawość kolana, znacząco przyspieszają rozwój gonartrozy, wpływając na sposób, w jaki obciążenia rozkładają się na chrząstkę. Dostępne metody leczenia różnią się w zależności od zaawansowania choroby. Na wczesnym etapie często stosuje się terapie nieinwazyjne. Wśród nich znajdziemy:
- rehabilitację manualną,
- leki przeciwbólowe oraz przeciwzapalne,
- preparaty chondroprotekcyjne,
- iniekcje z kwasem hialuronowym.
Ocena objawów i funkcji stawu może być wspierana przez badania, które wykorzystują skalę WOMAC lub KSCRS. Gdy gonartroza osiąga zaawansowany poziom, a ból oraz ograniczenia ruchomości zaczynają w poważny sposób wpływać na codzienne życie pacjenta, lekarze mogą zdecydować się na interwencje chirurgiczne. Można wymienić tutaj:
- artroskopię,
- osteotomię,
- w najcięższych przypadkach endoprotezoplastykę stawu kolanowego, co wiąże się z wszczepieniem protezy.
Głównym celem leczenia jest redukcja bólu, poprawa funkcji stawu oraz spowolnienie postępu choroby, a także zachowanie jak największej sprawności pacjenta.
Jakie metody leczenia stosuje się w przypadku endoprotezoplastyki stawu kolanowego?
Endoprotezoplastyka stawu kolanowego to skomplikowany proces terapeutyczny, który znajduje zastosowanie w przypadkach zaawansowanej gonartrozy. Podczas tego zabiegu wymienia się uszkodzone powierzchnie stawowe na specjalnie zaprojektowane implanty. Kluczowym krokiem w tym procesie jest dokładne przygotowanie przedoperacyjne, które obejmuje zarówno:
- ocenę deformacji stawu,
- dobór odpowiednich implantów.
Wybór właściwych elementów protetycznych ma ogromne znaczenie dla ostatecznej skuteczności i trwałości endoprotezy. W trakcie operacji stosuje się różne techniki. Na przykład, chirurgowie uzyskują dostęp do stawu, resekcjonują kość oraz decydują się na metody takie jak:
- cementowanie implantów,
- wciskanie implantów.
Prawidłowe wykonanie tych kroków wpływa na wyniki operacyjne oraz ryzyko potencjalnych powikłań. Po zakończeniu zabiegu niezbędne jest monitorowanie bilansu tkankowego, co pomaga w utrzymaniu stabilności i prawidłowego zakresu ruchu w stawie. Rehabilitacja pooperacyjna odgrywa kluczową rolę w całym procesie leczenia. Jej zadaniem jest przywrócenie siły mięśniowej oraz poprawa zakresu ruchu.
W zależności od postępów pacjenci mogą szybko wrócić do wcześniejszej aktywności fizycznej. Należy jednak pamiętać, że operacja endoprotezoplastyki stawu kolanowego niesie ze sobą ryzyko wystąpienia różnych powikłań, takich jak:
- infekcje,
- zakrzepica,
- zwichnięcie implantów,
- zużycie materiałów protetycznych,
- osteoliza.
W przypadku poważniejszych problemów może być konieczne przeprowadzenie rewizji endoprotezy, co wiąże się z kolejną ingerencją chirurgiczną. Dlatego dokładna analiza metod leczenia, ich efektywności oraz potencjalnych powikłań jest niezwykle istotna przy podejmowaniu decyzji o operacyjnym leczeniu zmian zwyrodnieniowych stawu kolanowego.
Jakie są różnice pomiędzy leczeniem operacyjnym a nieoperacyjnym stawu kolanowego?
Leczenie stawu kolanowego dzieli się na dwa główne typy: chirurgiczne i niechirurgiczne. Różnią się one zarówno metodami, jak i wskazaniami do zastosowania. Na początku terapii problemów z kolanem zazwyczaj wybiera się podejście niechirurgiczne, które często określane jest jako zachowawcze.
W ramach tego leczenia pacjenci mogą korzystać z:
- fizjoterapii,
- środków przeciwbólowych i przeciwzapalnych,
- iniekcji, takich jak kwas hialuronowy czy kortykosteroidy.
Główne cele to:
- łagodzenie bólu,
- poprawa funkcjonowania stawu,
- spowolnienie postępu schorzenia.
Niezwykle istotne są także ortezy, odciążanie stawu oraz zmiany w codziennej aktywności fizycznej. Z kolei o leczeniu operacyjnym myśli się, gdy terapie zachowawcze nie przynoszą oczekiwanych efektów, a także w przypadku poważnych urazów, takich jak:
- zerwanie więzadeł,
- znaczne uszkodzenia łąkotek.
Wśród najczęściej stosowanych metod operacyjnych znajdują się:
- artroskopia,
- rekonstrukcja więzadeł,
- osteotomie,
- endoprotezoplastyka stawu kolanowego.
Artroskopia umożliwia usunięcie zniszczonej części łąkotki lub naprawę chrząstki, natomiast rekonstrukcja więzadeł przywraca stabilność stawu. Ostateczny wybór metody leczenia zależy od wielu aspektów, takich jak:
- stopień uszkodzenia,
- wiek pacjenta,
- jego styl życia.
W praktyce pacjenci najczęściej zaczynają od opcji niechirurgicznej, a jeśli nie ma poprawy, rozważają zabieg operacyjny. Efektywność obu podejść wymaga systematycznej oceny stanu stawu oraz współpracy z ortopedami. Wprowadzenie odpowiednich metod leczenia w odpowiednim czasie może znacząco zwiększyć jakość życia pacjentów i pomóc im w powrocie do aktywności fizycznej.
Jakie są powikłania związane z chorobami stawu kolanowego?
Powikłania związków z chorobami stawu kolanowego przybierają różnorodne formy, a ich wystąpienie jest ściśle związane z rodzajem schorzenia oraz zastosowaną metodą leczenia. Najbardziej powszechnie występującą chorobą jest gonartroza, która wywołuje:
- przewlekły ból,
- ograniczenie w poruszaniu się,
- deformacje,
- szpotawość i koślawość.
Często pojawiająca się niestabilność stawu, będąca konsekwencją urazów, prowadzi do osłabienia mięśni i znacznych trudności w codziennych zadaniach. Gdy dochodzi do operacji, na przykład endoprotezoplastyki stawu kolanowego, istnieje ryzyko poważnych powikłań, w tym:
- infekcji,
- zakrzepicy,
- zwichnięcia implantów,
- ograniczenia zakresu ruchu.
Dodatkowo, mogą wystąpić krwiaki oraz uszkodzenia nerwów i naczyń krwionośnych. Długotrwałe unieruchomienie kolana często skutkuje:
- przykurczami,
- osłabieniem mięśni,
- co dodatkowo komplikuje sytuację.
Innym istotnym zagadnieniem po operacjach stawu kolanowego jest niedopasowanie endoprotezy oraz osteoliza. Jeśli urazy stawu pozostają bez właściwego leczenia, mogą sprzyjać szybkiemu postępowi zmian zwyrodnieniowych oraz przewlekłej niestabilności. Z tego powodu, niezwykle ważne jest, aby regularnie monitorować stan kolana, wdrażać rehabilitację oraz odpowiednio reagować na pojawiające się symptomy, aby uniknąć dalszych komplikacji.